Gần 80% dân số bị đau thắt lưng một lần trong đời. Trong sự khác biệt lớn của đau thắt lưng, nguồn phổ biến nhất là thoái hóa đĩa đệm dẫn đến bệnh thoái hóa đĩa đệm và thoát vị đĩa đệm thắt lưng. Do đó, sự hiểu biết hiệu quả về thoát vị đĩa đệm thắt lưng, nguồn gốc của nó và cách đối xử với nó một cách thích hợp là rất quan trọng. Thông qua bài viết này, chúng tôi cố gắng xua tan một số điều không chắc chắn về thoát vị đĩa đệm và nghiên cứu chi tiết về nguyên nhân, phương pháp điều trị hiện có, chỉ định và kết quả lâm sàng của chúng.
5.4. Phong bế rễ thần kinh chọn lọc và ngoài màng cứng (SNRB)
Thủ tục này là một phần của quản lý không phẫu thuật bên cạnh việc hỗ trợ chẩn đoán. Phong bế là hỗn hợp của thuốc gây tê cục bộ (bupivacaine 0,25% hoặc lignocaine 0,5%) và corticosteroid (triamcinolone axetat hoặc methylprednisolone) được phân phối ở mức mục tiêu (thoát vị đĩa đệm) dưới hướng dẫn của đèn huỳnh quang để giúp giảm đau cấp tính xuyên rễ bằng cách hành động gây mê và chống viêm.
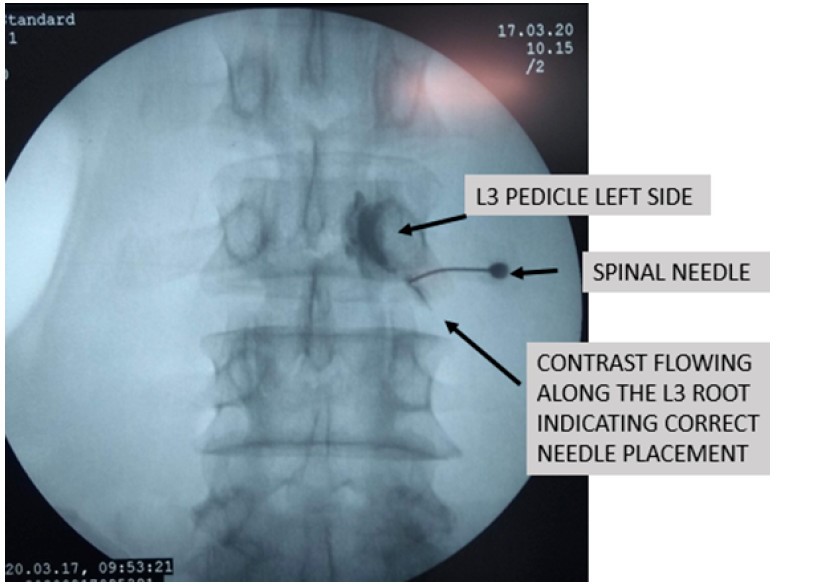
+ Chỉ định cho SNRB bao gồm:
- Bệnh nhân thoát vị đĩa đệm chèn ép rễ nặng không muốn mổ
- Hình thái đĩa đệm không tương quan với triệu chứng lâm sàng: giúp khẳng định nguyên nhân gây đau vùng rễ là do thoát vị đĩa đệm hay do nguyên nhân nào khác
- Dự đoán kết quả: bệnh nhân thoát khỏi SNRB sẽ có kết quả thuận lợi nếu được điều trị bằng phẫu thuật.
- Đau tứ chi không điển hình: Một mũi tiêm ngoài màng cứng hoặc SNRB giúp giảm đau trong thời gian ngắn khoảng 3 tháng. Người ta đã chứng minh rằng bệnh nhân có thể trì hoãn cuộc phẫu thuật của mình trong vài năm nếu họ đáp ứng tốt với SNRB hoặc phong bế ngoài màng cứng. Một bệnh nhân có thể tiêm tối đa trong một năm. Mỗi lần tiêm phải cách nhau 1-2 tuần.
5.5. Điều trị phẫu thuật
+ Chỉ định:
Tất cả các bệnh nhân thoát vị đĩa đệm cấp tính:
- Những người đã thất bại trong thử nghiệm không phẫu thuật và gây tê ngoài màng cứng/SNRB trong 3-4 tháng, không có các dấu hiệu hoặc triệu chứng đi lạch bạch và không liên quan đến kiện tụng bồi thường cho người lao động.20
- Mắc hội chứng chùm đuôi ngựa
- Suy nhược thần kinh tiến triển
- Bị đau nhức dữ dội21,22
- Bị đau nhức dữ dội21,22
5.6. Hóa học
Chymopapain là enzym proteinase được chiết xuất từ quả đu đủ. Nó có hoạt tính cao đối với nhân nhầy. Nó phá vỡ chuỗi proteoglycan và làm giảm khả năng giữ nước của nhân. Do đó, hạt nhân co lại và lực nén được giảm bớt. Nhưng nó có tác dụng kém đối với thoát vị đĩa đệm đùn/cô lập (vì chúng có hàm lượng proteoglycan thấp hơn và hàm lượng collagen cao hơn), thoát vị đĩa đệm vôi hóa, hẹp ống xương/lỗ đĩa đệm và mất ổn định.
Nó có thể gây ra một số biến chứng nghiêm trọng (quá mẫn cảm, sốc phản vệ, xuất huyết dưới nhện và viêm tủy ngang). Do đó, nó không phải là một thủ tục rất phổ biến.
5.7. Phẫu thuật
Hiện tại chúng tôi có các lựa chọn sau nếu bệnh nhân được quyết định phẫu thuật cắt bỏ đĩa đệm
- Mổ đĩa đệm hở/cắt đĩa đệm hở truyền thống
- Phẫu thuật vi thể đĩa đệm
- Nội soi cắt đĩa đệm
5.8. Phẫu thuật mở thông thường
+ Kỹ thuật:
Bệnh nhân được gây mê nội khí quản toàn thân và đặt nằm sấp trên bàn Jackson (OSI) hoặc khung cột sống Andrews. Khoang đĩa đích và khoang giữa các gai được xác định bằng cách sờ nắn các mốc (mào chậu nằm ở khoang giữa các gai L4-L5). Điều tương tự cũng được xác nhận trên phương pháp soi huỳnh quang. Một đường rạch ở giữa khoảng 3-5 cm được đặt ở mức mục tiêu từ mỏm đến mỏm gai đuôi. Mô dưới da được mổ xẻ và rạch sâu cân lưng. Bóc tách dưới màng xương của các cơ cạnh cột sống được thực hiện bằng cách sử dụng một con bò từ mỏm gai đến gốc của nó (điểm nối gai-laminar). Giờ đây, bằng cách sử dụng phương pháp bóc tách cùn, các cơ được co lại theo chiều ngang bằng dụng cụ co rút Cobbs mà không xâm phạm bao khớp mặt ngoài. Không gian giữa các lớp mục tiêu được phơi bày và được xác nhận trên soi huỳnh quang trước khi tiếp tục. Một bộ rút dây Taylor được đặt bên cạnh khớp nối. Sử dụng que nạo, Kerrison rongeurs, dây thần kinh và màng cứng co rút mô bên trên, dây chằng flavum và xương lamina được loại bỏ. Thực hiện phẫu thuật cắt mặt trong mà không ảnh hưởng đến sự ổn định của khớp mặt (không nên cắt quá 1/3 diện mặt). Dura và rễ ngang được hình dung. Rễ thần kinh được rút vào trong và đĩa đệm được xác định. Vòng xơ bị cắt và mảnh mục tiêu bị loại bỏ. Giải nén đầy đủ được xác nhận nếu các móc góc có thể đi qua trên và dưới chân răng trong lỗ thần kinh, rễ thần kinh di động và không có mảnh vỡ nào có thể nhìn thấy bên trong ống tủy. Việc cầm máu đạt được và vết thương được đóng lại theo từng lớp.
Mức độ loại bỏ xương từ lamina của 3 loại:
- Cắt da
- Cắt bỏ hemilamin
- Cắt cửa sổ/phẫu thuật cắt lớp
Đối với thoát vị đĩa đệm lớn ở trung tâm, hội chứng đuôi ngựa và phẫu thuật cắt bỏ lớp đĩa đệm di chuyển trong màng cứng (toàn bộ lớp từ mép trong của một mặt đến mép trong của mặt đối diện) được thực hiện.
Đối với đĩa đệm di chuyển lên trên hoặc xuống dưới và hẹp phần lõm bên, phẫu thuật cắt bỏ lớp màng mỏng (từ ranh giới giữa của một mặt đến gốc của mỏm gai) là đủ.
Đối với tất cả các trường hợp còn lại, chỉ cần cắt bỏ xương ở mức tối thiểu (cắt cửa sổ/phẫu thuật tách lớp) là đủ để bộc lộ chân răng và bờ bên của màng cứng.23
5.9. Vi phẫu thuật cắt bỏ đĩa đệm
Phương pháp vi phẫu sử dụng độ phóng đại từ kính hiển vi là những đổi mới giúp hạn chế những tổn thương trong phẫu thuật này với khả năng giải nén hiệu quả không kém.

Mũi khoan gờ chuyên dụng cho phép loại bỏ xương một cách tự do mà chỉ cần cử động tay ở mức tối thiểu trong không gian hạn chế.

Kỹ thuật phẫu thuật giống như quy trình mở tiêu chuẩn. Sự khác biệt là:
+ Vết rạch nhỏ hơn (2-3cm)
+ Tổn thương mô mềm ở mức tối thiểu
+ Kính hiển vi phóng to các cấu trúc trong chế độ xem cho phép:
- Để cắt vòm sau mà không loại bỏ nó hoàn toàn
- Để xem cuống đối diện và cấu trúc thần kinh bằng cách nghiêng kính hiển vi và xoay bệnh nhân.
- Xác định chính xác hơn cấu trúc thần kinh và bảo vệ chúng khỏi thao tác không mong muốn
- Để ghi lại và lưu trữ các thủ tục phẫu thuật được thực hiện
+ Giảm thiểu tối đa nguy cơ mất vững và đau lưng sau phẫu thuật do xương và mô mềm được bảo tồn tối đa.
+ Mất máu tối thiểu
+ Giảm thời gian nằm viện sau mổ
+ Phục hồi sau phẫu thuật nhanh hơn
5.10. Nội soi đĩa đệm
Phẫu thuật nội soi đĩa đệm là một bước tiến xa hơn để giảm chiều dài đường rạch da và giảm thiểu tổn thương mô mềm. Phương pháp này lần đầu tiên được giới thiệu bởi Kambin và Hijikata.21,25 Hiện tại có bốn kỹ thuật để thực hiện
+ Vi phẫu nội soi đĩa đệm sử dụng cơ rút hình ống
+ Kỹ thuật Destandau
+ Cắt bỏ toàn bộ đĩa đệm qua nội soi
+ Cắt đĩa đệm lỗ liên hợp sau nội soi toàn bộ
5.11. Vi phẫu nội soi đĩa đệm sử dụng cơ rút hình ống
Kỹ thuật này được đưa ra bởi Foley và Smith vào năm 1997. Dụng cụ rút hình ống chia nhỏ các cơ và làm giãn các sợi cơ. Bí quyết của họ là không cắt qua các sợi cơ. Điều này làm giảm chấn thương cơ bắp. Các ống giãn nở nối tiếp chuyên dụng và bộ rút lại được sử dụng có gắn nguồn sáng. Điều này cho phép các vết mổ nhỏ hơn với tầm nhìn tuyệt vời về các cấu trúc bên dưới.
5.12. Kỹ thuật
Với bệnh nhân ở tư thế nằm sấp, một mũi tiêm AP được thực hiện trên máy C-arm và cuống dưới cùng bên của mức mục tiêu được xác định và đánh dấu. Chế độ xem bên được thực hiện để xác nhận mức mục tiêu. Đối với đĩa L4-L5 bên trái, cuống L5 bên trái được đánh dấu. Rạch một đường 1-2 cm trên da và cân lưng-thắt lưng bên dưới. Sau đó, các dụng cụ giãn nối tiếp chuyên dụng được tiến hành với chuyển động quay cho phép tách và giãn nối tiếp các sợi cơ.
Các dụng cụ nong được gắn vào phía dưới L4 và được kiểm tra bằng X-quang. Sau khi đạt được vị trí ưng ý, các bộ co rút có thể mở rộng chuyên dụng được lắp vào và các bộ giãn nối tiếp được tháo ra. Hệ thống rút dây được cố định vào một cánh tay linh hoạt được cố định chắc chắn vào bàn mổ. Nguồn sáng được gắn vào.
Phần còn lại của quy trình giống như phẫu thuật cắt đĩa đệm bằng kính hiển vi bằng cách sử dụng dụng cụ có lưỡi lê và mũi khoan chuyên dụng.
Các bạn xem thêm phần tiếp theo tại:
>>> Tổng quan về thoát vị đĩa đệm thắt lưng - Phần 3
>>> Tổng quan về thoát vị đĩa đệm thắt lưng - Phần 1
Người bị thoát vị đĩa đệm tham khảo sử dụng sản phẩm Bi-Jcare Max giúp hỗ trợ điều trị bệnh tốt hơn.

Công dụng của Bi-Jcare Max:
>> Bổ sung dịch nhờn khớp và tái tạo sụn khớp, củng cố sức khoẻ dây chằng các khớp.
>> Giúp điều trị và ngăn ngừa thoái hóa khớp gối, đốt sống cổ và đốt sống lưng.
>> Giúp điều trị thoát vị đĩa đệm đốt sống cổ, đốt sống thắt lưng, giãn dây chằng.
>> Bổ sung canxi, vitamin D và vi khoáng giúp phòng chống loãng xương và gai cột sống.
>> Giảm đau và chống viêm khớp cấp và mãn, viêm đa khớp, viêm khớp dạng thấp,...
>> Phòng, bảo dưỡng sức khỏe tổng thể hệ xương khớp.
>> Sản phẩm sức khỏe xương khớp cho mọi nhà.
Đối tượng sử dụng Bi-Jcare Max:
Những người bị thoái hoá sụn khớp, khô chất nhờn, thoái hoá đốt sống cổ, đốt sống thắt lưng, khớp gối, khớp vai, tay... Thoát vị đĩa đệm đốt sống cổ, đốt sống thắt lưng, dãn dây chằng, viêm đau dây thần kinh toạ, những người bị chấn thương, phẫu thuật về xương khớp, gãy xương cần bồi bổ xương khớp. Người già bị loãng xương, cần bổ sung canxi và vitatim D3…
Người trưởng thành muốn tăng cường sức khoẻ cho xương khớp. Khi đi lại, lên xuống cầu thang có tiếng kêu lục cục trong khớp, khó vận động, những trường hợp bị tổn thương xương khớp do vận động quá sức, sai tư thế trong thể thao hoặc lao động. Những người bị viêm, sưng, đau nhức xương khớp cấp và mãn tính, viêm đa khớp dạng thấp, thấp khớp.
Chi tiết xem thêm sản phẩm tại: >>> Bi-Jcare Max - Giải pháp tổng thể cho bệnh lý xương khớp















Viết bình luận