HƯỚNG DẪN CHẨN ĐOÁN, ĐIỀU TRỊ COVID-19
BV Bệnh Nhiệt đới Trung ương
Nội dung:
1. Đại cương về Covid-19
2. Diễn biến lâm sàng, CLS của BN Covid-19
3. Chẩn đoán
4. Điều trị
TÌM HIỂU CHI TIẾT VỀ HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ COVID-19
1. Đại cương về Covid-19
Coronavirus (CoV) có hơn 300 chủng, gây bệnh nhiều loài động vật.
Ở người, coronavirus thường gây bệnh cảm lạnh thông thường
Tuy nhiên, một số biến chủng lây từ động vật sang có thể gây các bệnh lý nặng, dễ gây tử vong:
- Hội chứng hô hấp cấp tính nặng (SARS, năm 2002), 8422 trường hợp mắc, với 816 ca tử vong (9,6%)
- Hội chứng hô hấp Trung Đông (MERS năm 2012), 2494 ca nhiễm, 858 trường hợp tử vong (34,4%)
- Viêm phổi Vũ Hán (Covid-19 – năm 2019) (17/12/2021: 273.218.485 ca nhiễm, tử vong 5.352.581 (1,96%))
Coronavirus (CoV) có hơn 300 chủng, gây bệnh nhiều loài động vật:
- Ở người, coronavirus thường gây bệnh cảm lạnh thông thường
- Tuy nhiên, một số biến chủng lây từ động vật sang có thể gây các bệnh lý nặng, dễ gây tử vong:
- Hội chứng hô hấp cấp tính nặng (SARS, năm 2002), 8422 trường hợp mắc, với 816 ca tử vong (9,6%)
- Hội chứng hô hấp Trung Đông (MERS năm 2012), 2494 ca nhiễm, 858 trường hợp tử vong (34,4%)
- Viêm phổi Vũ Hán (Covid-19 – năm 2019) (17/12/2021: 273.218.485 ca nhiễm, tử vong 5.352.581 (1,96%))
Hạt virus Coronavirus chứa bốn protein cấu trúc chính:
- Protein spike (S) 150 kDa gồm tiểu phần S1 hình cầu ở đầu và S2 là phần cuống, tạo các gai giúp virus bám dính và xâm nhập vào TB vật chủ
- Protein màng (M) là cấu trúc chính của màng giúp virus có hình cầu
Protein Xâm nhập vào TB vật chủ:
- Protein S gắn vào thụ thể ACE2 trên màng tế bào NM đường hô hấp.
- Tháo vỏ virus và giải phóng sợi ARN vào bào tương
- Dịch mã và sao chép từ RNA
Bước 1: Tổng hợp sợi ARN tt để TH các protein của VR.
Bước 2: Tạo ARN khuôn âm để tổng hợp tiếp ARN dương con.
Bước 3: Lắp ráp các protein N, E và M với ARN con tại khoang trung gian reticulum-Golgi (ERGIC) thành hạt giống virus (VLP) sau đó tích hợp protein S thành virus hoàn chỉnh.vỏ (E) 8 -12 kDa, nằm trên vỏ virus và có vai trò chính trong việc lắp ráp và giải phóng virus
Nucleocapsid (N) đóng gói và bảo vệ cho sợi ARN của virus
Giải phóng VR.
Sau khi lắp ráp, các virion được vận chuyển đến bề mặt tế bào trong các túi
Các túi hòa vào màng và giải phóng virus (exocytosis).
Một số trường hợp protein S, E không gắn vào màng virion đưa ra đến bề mặt tế bào
Không trình diện kháng nguyên để tạo miễn dịch.
Tạo thành của các tế bào đa nhân khổng lồ, cho phép virus tồn tại trong cơ thể lâu dài
Hệ miễn dịch không phát hiện hoặc bị vô hiệu hóa.
+ Đặc điểm riêng của SARS – CoV2
Phát tán qua đường hô hấp
Nói chuyện: Phát tán dưới 1,8m
Ho phát tán tối đa 4,8m
Các giọt dịch tiết kích thước 1- 500 micron (Bar-on 2020; Morawaska 2020).
Giọt lớn > 100 micron rơi ở khoảng cách <1,8m
Giọt nhỏ <10 µm lơ lửng hàng giờ hoặc hàng ngày (Morawaska 2020; Verma 2020) và di chuyển xa theo luồng gió.
Lây truyền qua bề mặt: bàn tay bẩn gây ô nhiễm TB 7 bề mặt
SARS-CoV-2 ổn định ở 4°C (Còn nguyên sau 14 ngày)
Tồn lưu trên vật liệu:
Giấy: 3 giờ
Gỗ, quần áo: 2 ngày
Thủy tinh, tiền: 4 ngày
Thép inox, nhựa: 7 ngày
Khẩu trang phẫu thuật: > 7 ngày
Nhạy cảm với nhiệt: (70°C: bất hoạt sau 5 phút, 56°C: 30 phút).
+ Các biến chủng của SARS – CoV:
Trong quá trình lan truyền, virus Sars - CoV2 luôn có các đột biến tạo ra các biến chủng mới:
Alpha ( B.1.1.7
Beta (B.1.351, B1.352.2, B 351.3)
Gamma (P.1, P.1.1, P.1.2)
Delta (B.167.2, A Y.1, Ay.2)
Biến thể omicron (B.1.1.529)
Các biến thể tăng khả năng lây truyền với mức độ lây lan rộng và lớn nhất là biến thể delta và omicron
+ Sinh bệnh học của Covid-19:
Thời gian ủ bệnh: 2- 14 ngày
Trung bình chủng cổ điển 5,2 ngày
Chủng Anh, Ấn độ: 2-3 ngày
Phổ bệnh lâm sàng cổ điển (Wu; McGoogan 2020):
Nhẹ, trung bình 81%
Nặng 14%
Nguy kịch 5% -> 2,3% tử vong
Phổ bệnh ở người đã tiêm đủ vắc xin: 94-95% là nhẹ
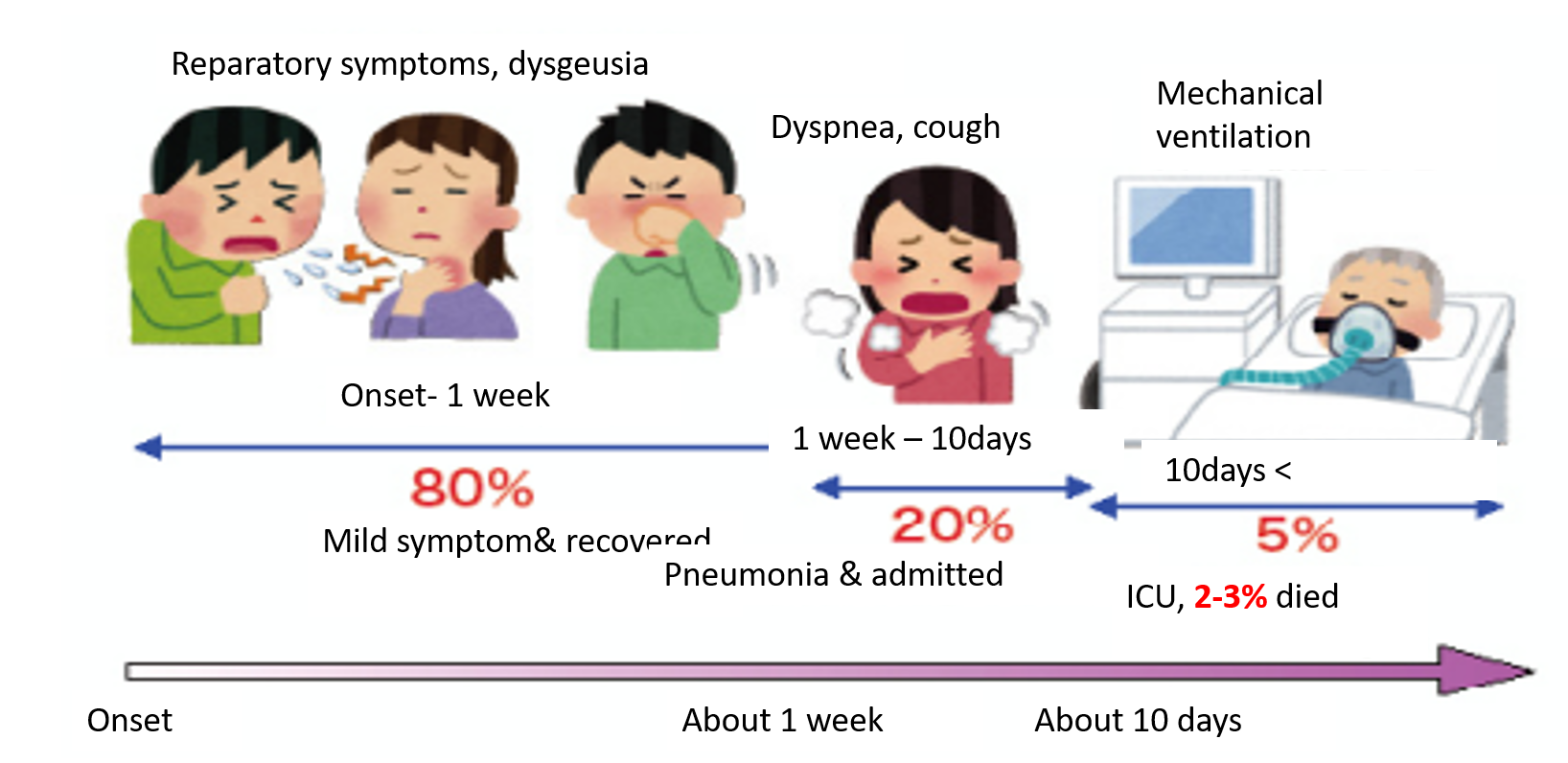
Trình tự diễn biến của COVID-19
2. Sinh bệnh học của Covid-19
Virus xâm nhập qua đường hô hấp (chủ yếu), vào nhân lên tại các TB đích (TB mang receptor ACE2)
Tại phổi: Phế bào type II là TB mang ACE2 chủ yếu (85%)
Tổn thương TB đích gây rối loạn hoạt tính ACE2/ACE1-7 gây tổn thương mô
SARS-CoV2 tạo cảm ứng đại thực bào tiết ra IL6 và các cytokine gây phản ứng viêm, khởi phát quá trình miễn dịch
Đáp ứng MD phù hợp giúp loại bỏ virus và BN hồi phục. ĐƯMD quá mức (bão cytokine) gây tổn thương mô
Hậu quả tại phổi:
a. VR xâm nhập phế bào type II.
Khởi phát quá trình viêm gây bão cutokin
Phù khoảng kẽ và xâm nhập TB viêm
b. Virus xâm nhập nội mạc vi mạch
Tổn thương lớp phủ và TB nội mạc
Khởi phát đông máu vi mạch
Thoát dịch vào phế nang
Hậu quả cuối cùng: Tổn thương hỗn hợp ARDS và đông máu nội mạch phổi (PIC).
Hậu quả tại các cơ quan khác
3. Diễn biến LS, CLS của BN Covid-19
+ Giai đoạn 1. (Tuần đầu của bệnh):
Không triệu chứng hoặc chỉ có triệu chứng của viêm đường hô hấp trên: ho, sốt , đau họng, đau cơ, tiêu chảy, vv…)
CLS
CTM bình thường hoặc hạ bạch cầu.
Giảm Natri, kali máu nếu ăn uống kém
XQ phổi bình thường
XN PCR SARS-CoV2 dương tính.
Test kháng thể âm tính
+ Giai đoạn 2 (Ngày thứ 7-10):
80-95% số BN các triệu chứng đỡ dần và hồi phục
5-20% xuất hiện triệu chứng nặng lên
Sốt tăng, ho tăng
Tức ngực, đau ngực
Hụt hơi, khó thở, thở nhanh
Mệt tăng, chán ăn
12% số BN này không có cảm giác gì bất thường
5-20% xuất hiện triệu chứng nặng lên
XN:
Bạch cầu giảm, đặc biệt Bạch cầu Lympho (< 800). Giảm CD4, CD8, Th17, Tiểu cầu. –
Cytokin tăng cao: TNF α tăng, IL-1β, IL6, IFNs, GCSF, IP-10. - Ferritin, CRP, LDH tăng.
D-dimer tăng, PT, APTT giảm nhẹ, Fibrinogen có thể bình thường hoặc tăng
XQ phổi, CT có thể bắt đầu có tổn thương
SpO2 có thể giảm khi vận động hoặc cả khi nghỉ ngơi
+ Giai đoạn 3 (Tổn thương tạng):
Nếu BN ở giai đoạn 2 được xử trí sớm và tốt, có thể hồi phục
Nếu BN ở giai đoạn 2 không được xử trí hiệu quả hoặc bệnh cảnh quá nặng sẽ diễn biến sang giai đoạn 3:
Bão cytokine gây tình trạng tổn thương các cơ quan
Tổn thương phổi là bệnh cảnh hay gặp nhất.
Ngoài ra có thể có sepsis, sốc nhiễm trùng, suy đa phủ tạng.
Sinh hóa máu thông thường (urê, creatinin, điện giải, glucose, AST, AL, bilirubin, albumin) Thay đổi theo mức độ tổn thương tạng
Lactate thường tăng, không chỉ phản ánh sepsis mà còn phản ánh tình trạng tắc vi mạch và thiếu dịch
LDH thường tăng ở BN có tổn thương phổi
Troponin tăng ở một số BN phản ánh viêm cơ tim hoặc NMCT vi thể
SpO2 máu giảm, khí máu có tình trạng giảm oxy hóa máu
Rối loạn đông máu trầm trọng hơn
Xét nghiệm cá biệt cho Covid-19
CRP: Mức tăng tương quan với thể tích mô phổi tổn thương và PƯ viêm.
Ferritin: Phản ánh tình trạng viêm không đặc hiệu (tương tự các cytokine)
Procalcitonin: Để đánh giá tình trạng bội nhiễm. (BN Covid-19 nếu không bội nhiễm VK PCT thường <100ng/dl)
NT-proBNP/BNP: Phản ánh tình trạng tăng gánh thất P, (Gián tiếp đánh giá mức độ tắc vi mạch phổi)
IL 6, TNF α, INF γ,.. Phản ánh trực tiếp bão cytokine
XN đông máu: D-dimer, fibrinogen, PT, aPTT, PT%.
D-dimer:
Tăng phản ánh tình trạng cục máu đông xuất hiện
Do Covid-19 đơn thuần: Thường hiếm khi > 5000 mcg/l.
D-Dimer>1000mcg/l -> Nguy cơ tử vong tăng 18 lần
Nếu D-dimer > 5000 mà không tương xứng mức SHH nghiêm trọng -> Có huyết khối TM sâu hoặc RLĐM do nhiễm khuẩn (SIC; DIC).
Fibrinogen bình thường, tăng, hoặc chỉ giảm ít. (nếu giảm nhiều -> SIC, DIC).
PT, aPTT, fibrinogen giảm ít bình thường hoặc tăng. Nếu giảm nhiều -> SIC, DIC
Giải thuật phiên giải XN
BN trung bình, nặng:
Tổn thương trên XQ phổi + Tăng D-dimer (PT, aPTT, fibrinogen) Tăng đông: Cần dùng thuốc kháng đông (Enoxaparin)
CRP, Ferritin rất tăng, Procalcitonin bình thường: Tăng phản ứng viêm Tăng kháng viêm (Corticoid), lọc hấp phụ cytokine.
Ferritin tăng ít CRP tăng, PCT tăng (BC tăng hơn so với trước): Bội nhiễm VK: Chỉ định kháng sinh phù hợp
BN nguy kịch: Các rối loạn phụ thuộc mức tổn thương đa cơ quan
Đặc điểm tổn thương phổi
Tổn thương ngoại vi (80%)
Từ rìa tiến triển vào trong
Từ mặt lưng tiến triển ra trước
Từ đáy phổi tiến triển lên trên
Tổn thương ban đầu
Tổn thương kính mờ (91%)
Tổn thương dải (dạng lưới mịn) (56%)
Đậm huyết quản (59%)
4. Chẩn đoán Covid-19
+ Trường hợp bệnh nghi ngờ:
A. Người bệnh có sốt và/hoặc viêm đường hô hấp cấp tính không lý giải được bằng các nguyên nhân khác.
B. Người bệnh có bất kỳ triệu chứng hô hấp nào VÀ có tiền sử đến/qua/ở/về từ vùng dịch tễ HOẶC tiếp xúc gần (với trường hợp bệnh nghi ngờ hoặc xác định COVID-19 (trong khoảng 14 ngày trước khi có các TC)
(Vùng dịch tễ: được xác định là những quốc gia, vùng lãnh thổ có COVID-19 lưu hành, hoặc nơi có ổ dịch đang hoạt động tại Việt Nam theo “HD tạm thời giám sát và phòng, chống COVID-19” của Bộ Y tế và được cập nhật bởi Cục Y tế dự phòng)
+ Trường hợp bệnh xác định:
Ca nhiễm:
Không biểu hiện lâm sàng
Sàng lọc phát hiện qua xét nghiệm Real – time RT-PCR dương tính với vi rút SARS-CoV-2
Ca bệnh:
Có biểu hiện lâm sàng
Có xét nghiệm dương tính với vi rút SARS CoV-2 test Real – time RT-PCR.
+ Mức độ nhẹ:
BN COVID-19 chỉ có TCLS không đặc hiệu như sốt, ho khan, đau họng, nghẹt mũi, mệt mỏi, đau đầu, đau mỏi cơ, mất vị giác, khứu giác, tiêu chảy…
Nhịp thở < 20 lần/phút,
SpO2 > 96% khi thở khí trời.
Tỉnh táo, người bệnh tự phục vụ được.
X-quang phổi bình thường hoặc có nhưng tổn thương ít.
+ Mức độ trung bình:
- Lâm sàng:
BN có các TC LS không đặc hiệu như mức độ nhẹ. Ý thức: tỉnh táo.
Hô hấp: Khó thở, thở nhanh 20-25 lần/phút, không có dấu hiệu suy hô hấp nặng.
SpO2 94-96% khi thở khí phòng. Khó thở khi gắng sức
Tuần hoàn: Mạch nhanh hoặc chậm, da khô, HA bình thường.
- Cận lâm sàng:
X-quang và CT ngực: Có tổn thương < 50%. - SA: hình ảnh sóng B.
Khí máu động mạch: PaO2 /FiO2 > 300.
+ Mức độ nặng:
- Lâm sàng:
Hô hấp: Có viêm phổi + một trong các dấu hiệu: nhịp thở > 25 lần/phút; khó thở nặng, co kéo cơ hô hấp phụ; SpO2 < 94% khi thở khí phòng.
Tuần hoàn: nhịp tim nhanh hoặc có thể nhịp tim chậm, HA bình thường hay tăng.
Thần kinh: BN có thể bứt rứt hoặc đừ, mệt.
- Cận lâm sàng:
X-quang và CLVT ngực: Tổn thương > 50%. Siêu âm: HA sóng B nhiều
Khí máu: PaO2/FiO2 200 - 300
+ Mức độ nguy kịch:
- Lâm sàng:
Hô hấp: thở nhanh > 30 lần/phút hoặc < 10 lần/phút, SHH nặng
Thần kinh: ý thức giảm hoặc hôn mê.
Tuần hoàn: nhịp tim nhanh, có thể nhịp tim chậm, huyết áp tụt.
Thận: tiểu ít hoặc vô niệu.
- Cận lâm sàng:
X-quang và CLVT ngực: Tổn thương trên 50%. Siêu âm: HA sóng B nhiều
Khí máu: PaO2/FiO2 < 200, toan HH, lactat máu > 2 mmol/L.
Người trên 60 tuổi
Trẻ nhỏ dưới1 tuổi
Người mắc các bệnh nền: tim mạch, hô hấp, gan, thận, chuyển hóa, bệnh máu, ung thư, dùng thuốc corticoid hoặc thuốc ức chế miễn dịch
Phụ nữ có thai
Béo phì
5. Điều trị BN Covid-19
+ Điều trị suy hô hấp:
- BN mức độ nhẹ: Theo dõi, giảm ho. Xem xét thở oxy kính 1-2 l/phút nếu BN có suy tim, bệnh mạch vành có khó thở.
- BN mức độ trung bình
Thở oxy kính: 2-5 lít/phút, nằm sấp nếu có thể.
Nếu BN không đáp ứng chuyển oxy mặt nạ không túi 5-10 lít/phút và nằm sấp nếu có thể.
Nếu vẫn không đạt mục tiêu chuyển thở mặt nạ có túi oxy 10-15 lít/phút hoặc HFNC/CPAP/BiPAP
Mục tiêu: + Duy trì nhịp thở < 25 lần/phút và SpO2 trong khoảng 92- 96%. +
- Mức độ nặng:
HFNC (ưu tiên bệnh nhân 200 < P/F < 300) hoặc CPAP/BiPAP (ưu tiên bệnh nhân P/F < 200) hoặc oxy mặt nạ có túi (nếu không có HFNC hoặc
CPAP/BiPAP và nằm sấp nếu có thể.
Mục tiêu
Nhịp thở < 30 lần/phút và SpO2 từ 92-96%.
Hoặc theo chỉ số ROX (thở HFNC hoặc CPAP/BiPAP, xem Phụ lục 4).
Chú ý:
Nếu SpO2 > 92%, ROX < 4,88 tăng hỗ trợ máy lên.
SpO2 không đạt → đặt nội khí quản.
Không thở HFNC với FiO2 > 60% hoặc flow > 60 lít/phút → cân nhắc chuyển sang BiPAP.
Bệnh nhân nguy kịch: Thở máy xâm nhập
Cài đặt ban đầu: Vt 6 ml/kg lý tưởng, FiO2 100 %, PEEP 8-10 cmH2O, tần số 14-16, I/E=1/1,5.
Sau đó
Nếu compliance ≥ 40 mL/cmH2O → giảm oxy máu type L: Vt 6-8 lít/phút. Tần số duy trì pH > 7,25. PEEP tối đa 10.
Nếu compliance < 40 mL/cmH2O → giảm oxy máu type H (ARDS thực sự): Thở máy PL, Huy động phế nang CPAP 40/40.
Nằm sấp (nếu có thể).
Điều trị corticoid
Mức độ nhẹ: Chưa dùng.
Mức độ trung bình: Dexamethason 6mg/24giờ x 7-10 ngày; Hoặc methylprednisolon 16mg: uống 1 viên x 2 lần/ngày x 7-10 ngày.
+ Mức độ nặng:
Dexamethason 6-12 mg/ngày (TM) x 5 ngày, -> giảm ½ liều trong 5 ngày.
Hoặc methylprednisolon 1- 2 mg/kg/ngày TM x 5 ngày, giảm ½ liều trong 5 ngày.
Mức độ nguy kịch
Dexamethason 12-20 mg/ngày TM x 5 ngày, -> giảm ½ liều trong 5 ngày.
Hoặc methylprednisolon 2-3 mg/kg/ngày TM x 5 ngày, ->giảm ½ liều trong 5 ngày.
Bài viết cùng chuyên mục:
>>> Hướng dẫn chẩn đoán và điều trị COVID-19 phiên bản lần thứ 3.
>>> Cập nhật mới nhất về chẩn đoán, điều trị, phòng ngừa và quản lý bệnh Virus Corona-19 (COVID-19)
>>> Hướng dẫn thực hành tiêm chủng vắc xin phòng covid-19
Tham khảo sử dụng sản phẩm BLCare Max giúp bổ phổi:
BLCare Max là viên uống bảo vệ sức khỏe hô hấp, bảo vệ phổi trước các tác nhân gây hại và phục hồi chức năng phổi bị hư tổn, giúp phòng chống và hỗ trợ điều trị ung thư phồi và các bệnh lý về phổi như Viêm phổi, Viêm phế quản, Bệnh phổi tắc nghẽn mạn tính (COPD), Viêm màng phổi (viêm phế mạc), Thuyên tắc phổi, Phù phổi, Xơ hóa phổi, Bệnh bụi phổi, Hội chứng suy hô hấp, Bệnh u hạt (Sarcoidosis), Hen phế quản ...

BLCare Max là một sản phẩm chuyên biệt cho phổi được đăng ký bản quyền thương hiệu giữa các nhà khoa học của Hãng Enrinity Supplements Inc và Nhà Xuất Khẩu Veda Biologics, LLC U.S.A và nhà phân phối BNC Medipharm để hỗ trợ điều trị các bệnh lý phổi, trong đó dược chất chính là N-Acetyl Cystein là tiền chất của dược chất Glutathione kết hợp các dược chất chiết xuất thiết yếu có hoạt tính sinh học cao, với sinh khả dụng mạnh tác dụng hợp đồng cộng hưởng thúc đẩy sức khỏe của phổi, giãn phế quản và kiểm soát các tế bào viêm, ức chế giải phóng các chất trung gian gây viêm, từ đó làm giảm chất nhầy trong đường hô hấp và tống đẩy đờm ra ngoài.
BLCare Max là phức hợp độc quyền giữa các dược chất sinh học chiết xuất từ cây xương cựa thương hiệu MPC, giống nho (Muscadine) trồng ở Georgia, Nấm Linh Chi và mô tuyến ức. Tất cả các thành phần dược liệu đều có nguồn gốc tự nhiên này được định hướng chuyên sâu bằng các nghiên cứu khoa học tập trung để cải thiện sức khỏe đường hô hấp giúp dễ thở, thông khí tối ưu, an toàn và hiệu quả. BLCare Max giúp giảm ho, long đờm, giải độc và làm sạch phổi, loại bỏ tắc nghẽn, giảm co thắt, tăng cường sức khỏe các mô phế nang phổi, cải thiện khả năng hấp thụ và tiêu thụ oxy của phổi, giữ lưu thông đường thở thông thoáng và cân bằng lượng chất nhầy, giảm tiết chất nhầy trong bệnh rối loạn chức năng nhầy, bệnh nhầy nhớt.
>>> Chi tiết sản phẩm xem tại: BLcare Max - Giải pháp cho người bệnh phổi















Viết bình luận